Integrante da Comissão Permanente de Assessoramento em Imunizações do Estado de São Paulo, Guido Levi conta que no início dos anos 2000 foi chamado por um grupo de residentes em uma enfermaria de doenças infecciosas em São Paulo. Os jovens médicos estavam intrigados que nenhum exame proposto havia detectado a causa de erupções cutâneas e febre alta que haviam levado uma criança à internação.
Notícias relacionadas:
- Vacinação brasileira é modelo para o mundo, mas enfrenta desafios.
- Vacinação é um ganho civilizatório, afirma Nísia Trindade.
- Insistência e milhões de cartas: conheça história do pai do Zé Gotinha.
“Ninguém sabia o que era. Os residentes disseram que iam apresentar os exames pedidos, que ainda não tinham resultados positivos, e eu falei: 'Gente, não precisa de exame nenhum. Isso é sarampo'. Eles ficaram muito desconfiados, porque nunca tinham visto sarampo”, lembra Guido Levi.
O sucesso da imunização fez com que boa parte da população e até médicos esquecessem que o sarampo é uma doença grave e letal. Segundo o Ministério da Saúde, uma em cada 20 crianças com sarampo pode desenvolver pneumonia, que é a causa mais comum de morte por sarampo na infância. Além disso, cerca de uma

 em cada dez
em cada dez

 crianças com sarampo desenvolvem uma otite aguda que pode resultar em perda auditiva permanente. A Organização Pan-Americana da Saúde (Opas) estima que, de 2000 a 2017, a vacinação contra o sarampo evitou cerca de 21,1 milhões de mortes, tornando a vacina um dos melhores investimentos em saúde pública.
crianças com sarampo desenvolvem uma otite aguda que pode resultar em perda auditiva permanente. A Organização Pan-Americana da Saúde (Opas) estima que, de 2000 a 2017, a vacinação contra o sarampo evitou cerca de 21,1 milhões de mortes, tornando a vacina um dos melhores investimentos em saúde pública.
“O sarampo era
uma das doenças mais graves que acometiam a infância e uma das que causavam maior mortalidade. Quando fui consultor do Hospital Infantil da Cruz Vermelha Brasileira, em São Paulo, no começo da década de 1980, metade do hospital era tomada
por crianças com sarampo, e com altíssima mortalidade”, lembra Guido Levi, que viu as vacinas transformarem esse cenário.
A imunização conseguiu eliminar essa doença não apenas do Brasil, mas de todo o continente americano, o que foi reconhecido pela Opas

 em 27 de setembro de 2016. Na época, a organização lembrou que o sarampo chegou a matar 2,6 milhões de pessoas por ano no mundo antes da década de 1980. Para se ter uma ideia do que esse número representa, ele é maior do que o total de vítimas da covid-19 no primeiro ano de pandemia.
em 27 de setembro de 2016. Na época, a organização lembrou que o sarampo chegou a matar 2,6 milhões de pessoas por ano no mundo antes da década de 1980. Para se ter uma ideia do que esse número representa, ele é maior do que o total de vítimas da covid-19 no primeiro ano de pandemia.
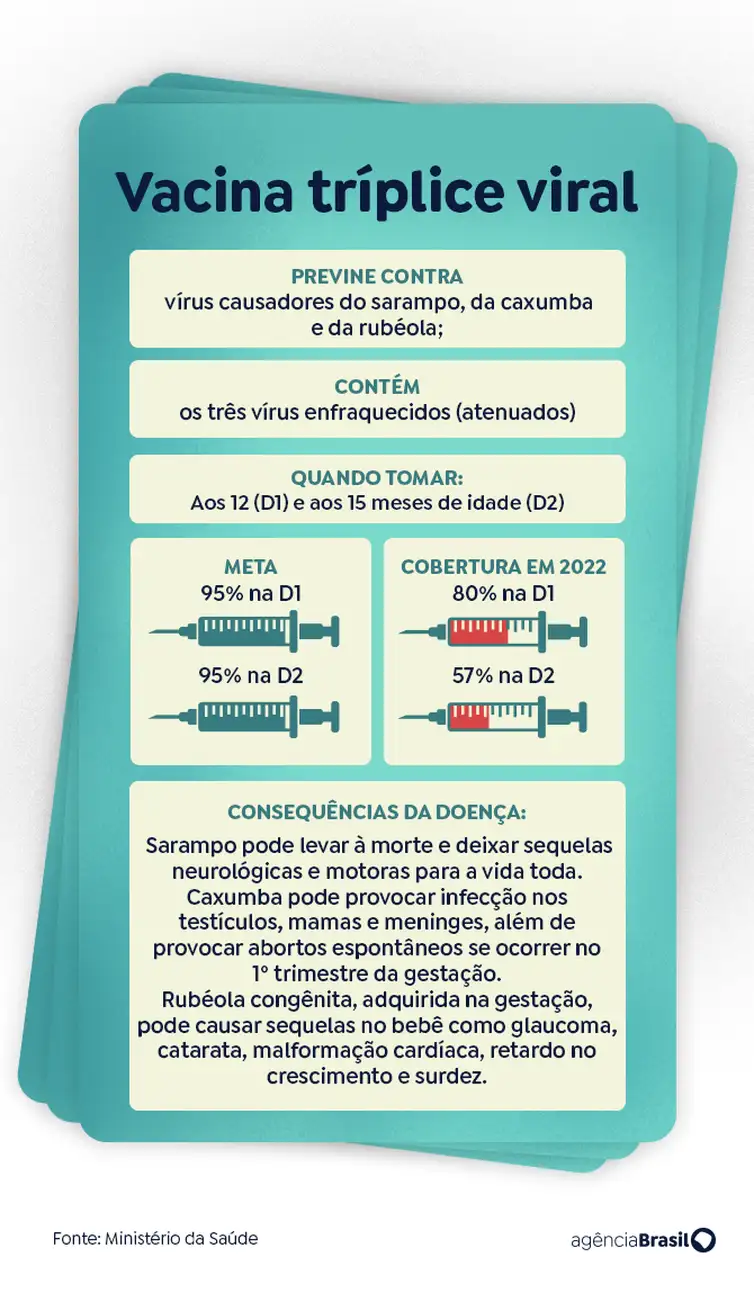
A vacinação contra o sarampo no Programa Nacional de Imunizações (PNI), que completa 50 anos em 2023,

 se dá por meio das vacinas tríplice viral e tetra viral. A primeira é aplicada quando a criança completa o primeiro ano de vida, e protege contra sarampo, caxumba e rubéola. Já a segunda é indicada para os 15 meses de vida, com ao menos 30 dias de intervalo após a tríplice viral.
se dá por meio das vacinas tríplice viral e tetra viral. A primeira é aplicada quando a criança completa o primeiro ano de vida, e protege contra sarampo, caxumba e rubéola. Já a segunda é indicada para os 15 meses de vida, com ao menos 30 dias de intervalo após a tríplice viral.
Na tetra viral, além das três doenças da tríplice, a proteção inclui a varicela, causadora da catapora na infância e da herpes zoster na vida adulta. Quando a tetra não estiver disponível no posto, ela pode ser substituída por uma dose da tríplice viral e uma dose da vacina varicela monovalente.
Risco permanente
A coordenadora da Assessoria Clínica do Instituto de Tecnologia em Imunobiológicos da Fundação Oswaldo Cruz (Bio-Manguinhos/Fiocruz), Lurdinha Maia, destaca que a percepção de que o sarampo é uma doença grave não pode se perder, porque somente a vacinação em altas coberturas pode impedir que o alto nível de mortalidade retorne.
“A visão que se tem da gravidade de uma doença é muito importante. O sarampo não é uma doença trivial. A cada mil crianças, pode haver até 3 mortes. Pode haver encefalite, otite, pneumonia”, destaca ela. “Houve uma queda de 80% nas mortes por sarampo entre 2000 e 2017 no mundo. Em 2017, 85% das crianças do mundo receberam uma dose da vacina contra o sarampo no primeiro ano de vida. Mas uma única dose não interrompe a circulação e não dá a proteção necessária. E a gente precisa cumprir a meta de 95%.”
O sarampo também é uma doença que pode causar sequelas severas. A superintendente de práticas assistenciais da AACD, Alice Rosa Ramos, cita que crianças e adultos podem permanecer com grandes comprometimentos visuais, auditivos, intelectuais e físicos após um quadro de sarampo.
“São crianças que vão precisar ser cuidadas ao longo de toda vida. A pólio causa a paralisia flácida, que é o músculo atrofiado, mas molinho. Mas, tanto no sarampo como na meningite, a gente tem uma lesão cerebral. Ocorre um aumento do tônus muscular, causado por uma lesão central, com músculos muito tensos, que fazem a pessoa entrar em várias deformidades”, compara ela, que detalha: “Na visão, posso ter desde a baixa de visão até a cegueira total. Da mesma forma que

 no intelecto, que posso ter crianças que entendem um pouco ou que deixam de entender absolutamente tudo. E isso pode afetar um adulto também.”
no intelecto, que posso ter crianças que entendem um pouco ou que deixam de entender absolutamente tudo. E isso pode afetar um adulto também.”
Prevenível há décadas
A vacinação contra o sarampo no Brasil foi iniciada em 1967, e a prevenção contra a doença já fazia parte do primeiro calendário básico de imunização dos menores de 1 ano de idade, instituído dez anos depois. Altamente transmissível, essa virose levou quase 60 anos para ser considerada eliminada do país, com o sucesso da imunização, mas apenas dois anos de baixas coberturas vacinais permitiram que ela voltasse, em 2018. Para especialistas em vacinação, esse retorno é um exemplo concreto de que não se pode relaxar com a prevenção às doenças imunopreveníveis.
Para a consultora da Opas

 e ex-coordenadora do Programa Nacional de Imunizações (PNI), Carla Domingues, é necessário um trabalho forte de comunicação para que a população volte a reconhecer os riscos de não se vacinar e de não vacinar seus filhos.
e ex-coordenadora do Programa Nacional de Imunizações (PNI), Carla Domingues, é necessário um trabalho forte de comunicação para que a população volte a reconhecer os riscos de não se vacinar e de não vacinar seus filhos.
“Bastaram dois anos para o país ter surtos importantes, virar endêmico e perder a certificação de país livre do sarampo. É algo que pode acontecer com a pólio. Também podemos voltar a ter surtos de difteria, meningite, coqueluche. Apesar de não vermos mais essas doenças, se deixarmos de vacinar, elas voltarão a ser problemas de saúde pública.”
Os riscos que esse problema pode causar vão além do adoecimento das próprias pessoas infectadas por esses vírus e bactérias, explica Carla Domingues. Como a pandemia de covid-19 mostrou, surtos de uma doença forçam os serviços de saúde a destinar recursos humanos e físicos ao tratamento dela, o que pode prejudicar outros pacientes.
“Se hoje nós temos leitos para cuidar de acidentes de trânsito e para cuidar de doenças não transmissíveis como câncer e diabetes, é porque a gente não tem mais esses leitos sendo utilizados para doenças imunopreveníveis. Se a gente voltar a ter surtos dessas doenças, teremos um esgotamento do serviço de saúde, como o exemplo que a gente acabou de ver com a covid-19, em que doenças deixaram de ser tratadas porque precisávamos tratar a covid-19.”
Esquema de duas doses
A vacinação contra o sarampo sofre de um problema comum a vacinas cujo esquema vacinal requer mais de uma dose: a baixa na adesão. Em 2018, quando o sarampo voltou a causar surtos no país, a primeira dose da tríplice viral havia chegado a 92% das crianças, perto da meta de 95%. A segunda dose, porém, teve uma cobertura de apenas 76%.
A taxa de proteção era ainda pior na região amazônica, justamente onde o surto começou. No Amapá, apenas 64% receberam a segunda dose naquele ano, e, no Pará, o percentual foi de 60%.
A presidente da Sociedade Brasileira de Imunizações, Mônica Levi, reforça que, além de atingir a meta, é preciso garantir que o resultado seja homogêneo. Isto é: que todos os estados e municípios ao menos se aproximem do percentual desejado.
“A gente não pode ter nichos localizados de não vacinados. Se não se põe tudo a perder. Tem que ter homogeneidade. Todos os locais têm que ter cobertura minimamente alta para que o país fique protegido”, argumenta ela, que explica que o vírus consegue furar o bloqueio e entrar se um grupo específico não estiver protegido. “Não é uma preocupação só com equidade social. É claro que isso é importante. Mas, se você largar um grupo para trás, a doença vai trazer riscos para todo mundo.”
Ainda em 2019, o problema da falta de homogeneidade havia sido diagnosticado pelo Ministério da Saúde, que apontou que, dos 5.570 municípios brasileiros, 2.751 (49%) não atingiram a meta de cobertura vacinal contra o sarampo em 2018. No Pará, 83,3% dos municípios não haviam atingido a meta; em Roraima, 73,3%; e no Amazonas, 50%.
Surto
O surto de sarampo que teve início na região amazônica rapidamente se espalhou entre diversos estados. Em apenas um ano, o Brasil saltou de zero caso para mais de 10 mil, ainda concentrados principalmente no Amazonas, Roraima e Pará. No ano seguinte, 2019, o número de casos dobrou, para 20 mil. Naquele ano, São Paulo passou a ser o centro do surto de sarampo.
Nos anos seguintes, o surto perdeu força, mas a doença continua a circular no país. Em 2020, foram confirmados 8.448 casos e, em 2021, 676. Apesar disso, o Observatório de Saúde na Infância (Observa Infância), projeto da Fiocruz

 e da Faculdade de Medicina de Petrópolis (FMP/UNIFASE), mostra que a doença causou em 2020 o maior número de vítimas infantis no Brasil em quase duas décadas: foram dez mortes abaixo dos 5 anos. Entre 2018 e 2021, o número de mortes nessa faixa etária chegou
e da Faculdade de Medicina de Petrópolis (FMP/UNIFASE), mostra que a doença causou em 2020 o maior número de vítimas infantis no Brasil em quase duas décadas: foram dez mortes abaixo dos 5 anos. Entre 2018 e 2021, o número de mortes nessa faixa etária chegou

 a 26.
a 26.
A coordenadora do Observa Infância, Patrícia Boccolini, ressalta que haver uma única morte por uma doença que já pode ser prevenida há tanto tempo já é uma tragédia.
“Mortes infantis por sarampo podem ser evitadas com uma estratégia simples e consolidada no SUS: a vacinação”, aponta.
“Isso tem que ser sempre lembrado para a população, porque essa nova geração que tem filhos agora é uma geração que não viu toda a gravidade do sarampo, da pólio e de outras doenças que já foram controladas pelas coberturas vacinais. Elas não têm essa percepção de risco, porque a grande maioria foi vacinada. Não vemos mais pessoas com sequelas nas ruas.”
A pesquisadora avalia que tudo indica que o país caminha para controlar novamente o sarampo. Em 2022, foram 44 casos confirmados da doença, e, em 2023, ainda não há novos registros de diagnósticos confirmados.
“A gente está no caminho e tudo indica que houve um controle, porque não tivemos nenhum caso no ano de 2023. Porém, a gente continua ainda com baixas coberturas vacinais, apesar de todos os esforços do novo governo e da nova ministra. Isso é um sinal de alerta. Por mais que não esteja circulando, temos baixas coberturas e isso é um ambiente propício para um caso importado que possa chegar aqui. O sarampo é extremamente contagioso. Para a gente conseguir o nosso selo novamente de país livre do sarampo, temos que esperar um pouco mais para ver se a situação vai se manter.”
Em entrevista exclusiva à Rádio Nacional, a ministra da Saúde, Nísia Trindade, explicou que os surtos de sarampo que o Brasil voltou a registrar foram controlados, mas que o risco permanece enquanto a imunização não for recuperada.
“Para a redução do risco em relação ao sarampo nós temos que alcançar a cobertura que o país já teve, de mais de 90%. O que temos que fazer nesse momento é levar a vacina para a população e sensibilizar para que ela seja aplicada.”


*Colaborou Tâmara Freire, repórter da Rádio Nacional